¿Cuáles son de la DMAE?
La DMAE es una enfermedad crónica de origen multifactorial (puede estar provocada por múltiples causas y algunas de ellas a la vez) y, al igual que en muchas enfermedades crónicas que afectan a los adultos, en la DMAE existen una serie de factores genéticos, que influyen en su desarrollo.
En resumen, las causas de la DMAE pueden ser:
- La edad. Es el principal factor de riesgo.
- La predisposición genética. Se estima que un 50% del riesgo de padecer DMAE es hereditario y la probabilidad de padecerla es entre 3 y 6 veces superior si se tiene un familiar consanguíneo de primer grado afectado.
- Algunos elementos ambientales:
- Tabaco.
- Hipertensión arterial.
- Exposición directa y prolongada al sol.
- Malos hábitos alimentarios.
- Obesidad.
- Sedentarismo.
- Problemas circulatorios.
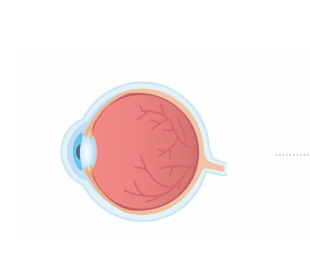
Ojo normal
DMAE
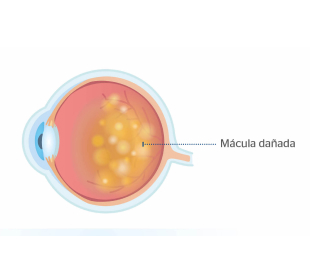
Ojo normal
DMAE
¿Qué síntomas provoca la degeneración macular relacionada con la edad?
En sus estadios iniciales, esta enfermedad suele ser asintomática, pudiéndose hallar algunos signos de forma casual durante una exploración rutinaria de fondo de ojo o por otro motivo.
El oftalmólogo debe sospechar DMAE en aquellos pacientes que sufran:
- Visión deformada de los objetos (metamorfopsias). Por ejemplo, los marcos de puertas y ventanas pueden verse curvos en lugar de ver líneas rectas.
- Visión borrosa en el centro de la visión. En fases avanzadas, puede aparecer una mancha negra o escotoma en la zona central del campo visual. Esta mancha puede volverse más oscura y de mayor tamaño cuanto mayor sea el tiempo de evolución.
- Cualquier pérdida repentina de la visión central (visión turbia u oscuridad en la parte central del campo visual).
- Puede aumentar la sensibilidad a la luz y ser necesaria más luz para leer o realizar otras actividades.
- El paciente puede ver alterada la estimación de las distancias y las alturas.
La DMAE es una enfermedad que afecta tanto a la visión cercana como a la visión lejana. Puede provocar que, para las personas con degeneración macular asociada a la edad, algunas actividades, como enhebrar una aguja o leer, resulten difíciles o imposibles de realizar.
¿Cómo es su evolución?
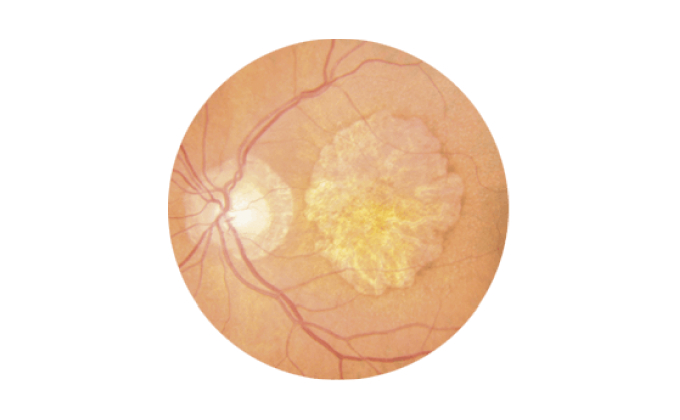
La alteración en la mácula conduce a la aparición de unos depósitos debajo de la retina, llamados drusas.
Estas alteraciones en el funcionamiento del epitelio pigmentario de la retina (EPR) producen una serie de cambios en el mismo y en los fotorreceptores (células sensibles a la luz), que poco a poco se van perdiendo.
Es un proceso crónico de evolución lenta pero mantenida que se denomina "DMAE seca o atrofia geográfica". Se asocia con una pérdida lenta y progresiva de la visión central mientras se conserva la visión periférica.


En este vídeo el Dr. Luis Arrevola explica en qué consiste la DMAE
¿Qué tipos de DMAE existen?
Tradicionalmente se ha dicho que existen dos tipos de degeneración macular asociada a la edad, la DMAE seca o atrófica y la DMAE húmeda o exudativa.


En este vídeo el Dra. Marta Figueroa explica en qué consiste la DMAE atrófica
DMAE seca o atrófica
La forma seca o atrófica se debe al envejecimiento y adelgazamiento de los tejidos de la mácula y provoca alteraciones en el epitelio pigmentario (capa de células ubicadas en la parte exterior de la retina), que conducen a la destrucción de la mácula.
Esta forma presenta las siguientes características:
- Su progresión es muy lenta, ya que la pérdida de visión por el deterioro de las células de la mácula se produce de forma progresiva. Por esta razón, pueden transcurrir décadas hasta llegar a una pérdida total de la visión.
- Por esta razón, en sus fases iniciales, puede no presentar síntomas.
DMAE húmeda o exudativa
La DMAE húmeda o exudativa suele presentar un diagnóstico visual menos optimista que la forma seca. El paciente puede llegar a perder la visión de una forma rápida, en pocos meses o, incluso, en escasas semanas.
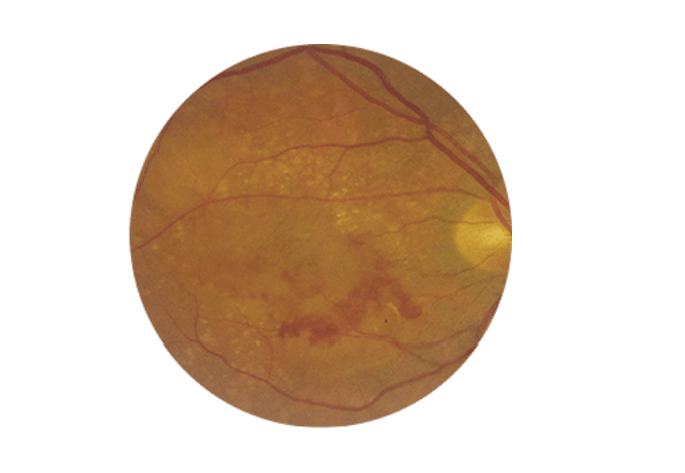
La degeneración macular húmeda se produce al formarse vasos sanguíneos anormales (neovasos) en la parte posterior del ojo que dejan escapar fluido o sangre y que ocasionan visión borrosa en la parte central del campo visual.

¿Cuáles son las etapas de la DMAE?
En la actualidad, se ha propuesto una nueva clasificación clínica de la degeneración macular asociada a la edad.
- Cambios normales en el envejecimiento retiniano. Se caracterizan por la aparición de drusas de pequeño tamaño. En estos casos no se produce un aumento relevante del riesgo de desarrollar formas tardías de DMAE.
- DMAE precoz. Los pacientes presentan drusas medianas.
- DMAE intermedia. Aparecen drusas grandes.
- DMAE tardía. Incluye la forma neovascular, húmeda o exudativa, y/o la atrofia geográfica.
¿Qué factores de riesgo influyen en su aparición?
La edad es el único factor de riesgo de desarrollar DMAE universalmente aceptado. Su prevalencia es especialmente alta a partir de los 65 años, pero, a partir de los 50 años, se pueden detectar ya casos graves de la enfermedad, incluso llegando a ser causa de cegueras legales. Con la edad aumenta el número de lesiones en la retina, así como su gravedad y su bilateralidad, siendo especialmente significativo después de los 85 años.
En múltiples investigaciones se han involucrado otras posibles causas de la degeneración macular asociada a la edad:
- El tabaco se ha relacionado con la DMAE a través de la alteración de la circulación coroidea. Los fumadores activos tienen un riesgo de padecer la enfermedad 3,6 veces mayor que los no fumadores y responden peor al tratamiento para retrasar la evolución de la DMAE.
- Una de las teorías sobre el origen del riesgo de padecer DMAE es el daño oxidativo retiniano. Diferentes estudios han demostrado el efecto protector contra la enfermedad de los suplementos con antioxidantes y ácidos grasos Omega-3.
Preparación para la consulta
Es importante que, antes de la consulta con el oftalmólogo, el paciente con DMAE anote las preguntas que le quiere realizar al especialista, por ejemplo:
- ¿Por qué he desarrollado DMAE?
- ¿Qué tipo de DMAE padezco?
- ¿Cuál es el mejor tratamiento para el tipo de DMAE que tengo?
- ¿Ese tratamiento tiene algún riesgo?
- ¿Qué cambios puedo aplicar en mi estilo de vida para proteger mi visión?
- ¿Tienen riesgo de desarrollar DMAE los miembros de mi familia? Si es así, ¿qué medidas pueden tomar para proteger su visión?
- ¿Debo estar atento a algún signo de posibles complicaciones de mi enfermedad?
- ¿Soy candidato a participar en algún ensayo clínico?
¿Qué exploraciones complementarias realiza el equipo médico?
La exploración del ojo del paciente incluirá:
- La medida de la agudeza visual con optotipos especiales retroiluminados.
- La valoración del fondo de ojo que mostrará la presencia de drusas en las formas iniciales. En las formas avanzadas, el examen mostrará una placa de atrofia central en la forma seca de mayor o menor tamaño, o bien la presencia de signos de sospecha de una membrana neovascular coroidea en la forma húmeda, hemorrágica o neovascular.
Ante la sospecha de una membrana de este tipo se realizará un estudio con angiografía fluoresceínica que permita conocer sus características y con OCT (Tomografía de Coherencia Óptica),que ofrece información del tamaño, localización, volumen de la exudación (líquido anómalo) y capas de la retina afectadas. En ocasiones se necesitará una variante de la angiografía con otro colorante, la indocianina.
¿Cuál es el tratamiento de la DMAE?
DMAE seca o atrófica: tratamiento con fotobiomodulación
Actualmente existe un nuevo tratamiento para la forma seca de la enfermedad denominado fotobiomodulación de la retina. Es el primer tratamiento aprobado para la degeneración macular asociada a la edad seca en fase intermedia, tanto en Europa como en Estados Unidos.
¿En qué consiste?
Es una terapia no invasiva que consiste en la emisión de luz LED de tres longitudes de onda (amarilla, roja e infrarroja cercana).
- Se aplican ciclos periódicos de tratamiento consistentes en 9 sesiones por ciclo. Cada sesión se realiza en días alternos durante un periodo de 3 a 5 semanas consecutivas.
- Cada 4 meses se realiza una revisión completa de la función visual.
¿Qué puedo esperar después del tratamiento?
- Una mejoría en la función y agudeza visual.
- Una mejoría en la percepción de los contrastes.
- Una disminución del volumen de drusas, que son las sustancias de desecho que se producen en esta enfermedad degenerativa.
- En pacientes con atrofia geográfica se ha demostrado una reducción en la progresión.
Complementario a este tratamiento, de acuerdo con los resultados de los estudios y ensayos clínicos, a los pacientes que se puedan beneficiar, se les aportan suplementos con antioxidantes y ácidos grasos Omega-3.


En este vídeo el Dr. Manuel Salaberria explica en qué consiste la fotobiomodulación.
¿Cuáles son las ventajas de este tratamiento?
La aplicación de este tratamiento estimula el metabolismo de las células de la retina, mejorando su funcionamiento e inhibiendo la inflamación y la muerte celular.
Es una terapia no invasiva, rápida y que ha demostrado ser segura y bien tolerada por los pacientes, permitiéndoles hacer vida normal en todo momento.
¿Cuál es el perfil del paciente candidato a este tratamiento?
La fotobiomodulación está especialmente dirigida a personas con degeneración macular asociada a la edad (DMAE) seca en fase intermedia.
¿Cuáles son sus posibles efectos secundarios?
No se ha observado ningún efecto secundario grave.
DMAE húmeda o exudativa: tratamiento con fármacos antiangiogénicos y otros
Fármacos antiangiogénicos
En la forma húmeda, el tratamiento de elección es la inyección intravítrea de fármacos antiangiogénicos con una periodicidad y frecuencia variable, según las distintas modalidades de tratamiento.
Estos productos se inyectan dentro de la cavidad vítrea con el objetivo de bloquear la proteína que favorece la aparición de los neovasos típicos de la DMAE húmeda y que altera su permeabilidad (factor de crecimiento del endotelio vascular o VEGF). Inyectando estas sustancias, se bloquea la proteína que condiciona las manifestaciones de la enfermedad y, en muchos casos, se frena su progresión.
En general, estos tratamientos se inician con una inyección mensual en tres ocasiones consecutivas y, posteriormente, una pauta diferente según la respuesta obtenida y el fármaco elegido.
La inyección intravítrea se realiza:
- De manera ambulatoria.
- Bajo anestesia tópica.
- Si se cumplen los criterios establecidos, presenta un número muy bajo de complicaciones.
En términos generales, el tratamiento con antiangiogénicos consigue detener la pérdida de visión en el 90% de las situaciones, de las cuales en un 40%, incluso, pueden obtenerse mejorías de agudeza visual, según los resultados de los estudios con estos fármacos. Para ello deberemos establecer criterios muy estrictos de seguimiento y tratamiento de los pacientes.
Fotocoagulación directa con láser
En algunos casos podremos emplear para el tratamiento de la membrana coroidea la fotocoagulación directa con láser cuando hay distancia suficiente al centro de la fóvea y en casos de membrana coroidea peripapilar podemos elegir el tratamiento quirúrgico para extraer este complejo.
Ayudas de baja visión
No debemos olvidar en estos enfermos la existencia de una posibilidad de rehabilitación a través de las ayudas de baja visión. Existen en el mercado un número elevado de diferentes sistemas ópticos de magnificación que permiten a los pacientes con baja visión obtener un mejor rendimiento de la visión residual y desempeñar algunas tareas básicas que, de otra forma, les resultarían imposibles.
¿Se puede prevenir la DMAE?
La DMAE es una enfermedad que, en gran medida, está asociada al proceso natural de envejecimiento y a la genética. Por esta razón es difícil prevenir su aparición. Sin embargo, un diagnóstico y un tratamiento precoz pueden implicar un mejor pronóstico visual para el paciente.
Para ello es importante prestar atención a estos factores:
- Antecedentes familiares de la enfermedad.
- Revisiones oculares periódicas, sobre todo a partir de los 50 años.
- Autocontrol por parte del paciente mediante la prueba de la rejilla de Amsler. Este test permite detectar si las líneas rectas se comienzan a ver torcidas o distorsionadas, un síntoma característico de la DMAE.
Además, es recomendable incidir sobre los factores de riesgo ambientales:
- No fumar.
- Seguir una dieta equilibrada y rica en antioxidantes y ácidos grasos Omega3.
- Evitar el sedentarismo.
- Protegerse del sol...
¿Cuándo acudir al oftalmólogo?
Es importante acudir sin demora al oftalmólogo ante cualquier cambio en la visión, especialmente si el paciente tiene más de 50 años o antecedentes familiares de la enfermedad.

Preguntas frecuentes
¿Cómo ve un enfermo de DMAE?
Los pacientes con DMAE suelen ver los objetos deformados (metamorfopsia), aunque el síntoma más significativo es la aparición de manchas oscuras en la visión central que les impiden desarrollar tareas que necesitan precisión, como leer, escribir, conducir, coser o reconocer las caras.
¿Cómo se diagnostica?
El oftalmólogo debe realizar una exploración completa prestando especial atención al estado de la retina y, especialmente, de la mácula. Para ello, lo más habitual es que se realice un examen minucioso del fondo de ojo. Además, se pueden realizar las siguientes pruebas:
- Medición de la agudeza visual.
- Análisis con la rejilla de Amsler.
- Tomografía de coherencia óptica (OCT).
- Angiografía fluoresceínica.
¿Qué tipo de DMAE es la más común?
La DMAE seca o atrófica es la más frecuente y afecta aproximadamente a entre un 85% y un 90% de las personas que padecen esta patología, aunque su evolución suele ser más lenta y progresiva.
La forma húmeda o exudativa es la menos común (afecta a entre un 15% y un 10% de los casos), pero su evolución suele ser más rápida y agresiva.
¿La degeneración macular afecta a ambos ojos?
La degeneración macular puede desarrollarse en un ojo o en ambos ojos con diferentes niveles de gravedad.
¿Cuáles son los efectos secundarios o riesgos de los tratamientos para la DMAE?
En raras ocasiones, los tratamientos para la DMAE húmeda pueden conllevar cierto riesgo de complicaciones que incluyen:
- Infecciones.
- Desprendimiento de retina.
- Cataratas
- Pérdida de visión.
En el caso de la fotobiomodulación, es un tratamiento muy seguro y poco invasivo, ya que utiliza luz de baja intensidad, lo que minimiza los efectos secundarios y el riesgo de padecer complicaciones y reduce el tiempo de recuperación.
¿Cuánto tiempo se puede ver con generación macular relacionada con la edad?
El pronóstico visual de la DMAE es variable en función de las características concretas de cada paciente.
- En general, evoluciona de forma lenta y progresiva, por lo que los pacientes pueden mantener una buena visión durante años.
- La DMAE avanzada en su forma seca puede afectar a la visión central.
- La DMAE avanzada en su forma húmeda suele ser muy agresiva y requiere tratamiento urgente. El pronóstico de esta forma de la enfermedad mejora si se detecta y se trata en estadios iniciales. Si no se trata a tiempo, puede causar una pérdida de visión irreversible.
¿Qué estudios se están realizando sobre la DMAE?
En la actualidad, se están realizando investigaciones con el objetivo de encontrar nuevos fármacos para frenar el avance de la enfermedad, intentando reducir la frecuencia de la administración de las inyecciones intravítreas y la necesidad de visitas de seguimiento al oftalmólogo.
Además, se está barajando la posibilidad de realizar trasplantes de células sanas a la retina.
Por último, y para tratar de conocer el origen de la DMAE, están en marcha diversas investigaciones sobre los factores genéticos y hereditarios que pueden causar esta patología.
Por ejemplo, en este momento Clínica Baviera está participando en varios ensayos clínicos en DMAE seca o atrófica, con inyecciones intraoculares de medicamentos que intentan frenar el ritmo de evolución de la enfermedad, y con terapia génica.

Este contenido ha sido elaborado por la Dra. Marta S. Figueroa
Oftalmóloga especializada en Retina Quirúrgica y Retina Médica. Directora de la Unidad de Retina y del Área de I+D de Retina de Clínica Baviera. Jefa del Departamento de Retina del Hospital Universitario Ramón y Cajal de Madrid.
La Dra. S. Figueroa cuenta con una amplia experiencia asistencial, quirúrgica, investigadora y docente en el ámbito de las patologías de retina, especialmente en lo que respecta al tratamiento de los desprendimientos de retina, la retinopatía diabética, los traumatismos oculares, la cirugía macular y la DMAE. Ha publicado más de 150 artículos científicos en revistas nacionales e internacionales y 12 libros Es Profesora Asociada en la Universidad de Alcaláde Henares desde 1991.
Ver CV


